تصویر برداری پزشکی یا Medical imaging

1402/08/21

شایسته شکری
به گزارش مزایده مناقصه، تکنیک و فرایند مورد استفاده برای ساختن تصاویری از بدن انسان (یا بخشها و عملکردهای آن) برای اهداف کلینیکی (روشهای پزشکی که در جستجوی شناخت، درمان و بررسی بیماریها هستند) یا علوم پزشکی (شامل مطالعات آناتومیک و فیزیولژیک) است.
تصویربرداری پزشکی، تداخلی است از چند شاخه علوم همانند فیزیک پزشکی، مهندسی پزشکی، زیستشناسی، و اپتیکدستهبندیهای مختلفی برای تصویربرداری پزشکی ارائه شدهاست که در ادامه دستهبندی بر اساس منشأ تولید تصویر آورده میشود.
روشهای پرتوی یونیزهکننده
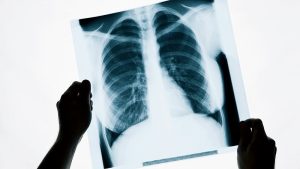
پرتونگاری
دو نوع از تصاویر حاصل از پرتونگاری در تصویربرداری پزشکی مورد استفاده قرار میگیرد؛ پرتونگاری تجسمی (به انگلیسی: Projection Radiography) و فلوروسکوپی (به انگلیسی: Fluoroscopy). با وجود مقطع نگاریهای سه بعدی (به انگلیسی: 3D Tomography) پیشرفته کنونی، این روشهای دوبعدی همچنان کاربرد گستردهای دارند؛ زیرا کم هزینه ترند، از رزولوشن بالایی برخوردار هستند و بسته به کاربرد از تشعشع کمتری برخوردارند. در این روش تصویرگری با استفاده از پرتو پرتو ایکس تصویر به وجود میآید. در حقیقت این روش پیشگام تصویرگری در پزشکی مدرن میباشد.
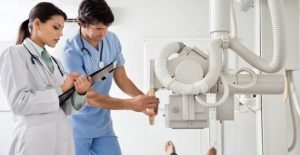
فلوروسکپی
فلوروسکوپی را میتوان دریافت و کسب رشته تصاویر اشعه ایکس در یک بازه زمانی دانست، فلروسکوپی یک تکنیک عکس برداری X-ray است که به ما امکان میدهد به صورت همزمان با تصاویر ویدئویی تغییرات لحظهای بیمار را ثبت کنیم. در واقع تنها یک تصویر رادیوگرافی نخواهیم داشت بلکه چندین تصویر پشت سر هم در فاصله زمانی مورد نظر از مریض گرفته خواهد شد.
ضبط تصاویر بدست آمده برای بررسی بیشتر بعد از زمان تشعشع از جمله کارهایی است که در فلروسکوپی کارآمدی آن را در تشخیص بالا میبرد. به دلیل تشعشع یونیزهکننده متناوب به بیمار و همچنین حضور پزشک و رادیوگراف در محل تصویربرداری برای مشاهده آنی تغییرات، امنیت در آن از اهمیت بیشتری برخوردار خواهد بود و از شدت تشعشع کمتر نسبت به پرتونگاری استفاده میشود.
تصاویر زندهای از ساختارهای درون بدن به شیوه مشابه با پرتونگاری ایجاد میکند، با این تفاوت که از میزان پرتو اشعه X کمتری استفاده میکند همچنین به جای استفاده از فیلم برای ثبت تصویر از مادهٔ فلورسنت برای مشاهده پرتوها استفاده میشود چرا که بر خلاف سایر روشهایی که از اشعه X استفاده میکنند در این روش تصاویر به صورت realtime مشاهده میشوند. در واقع تنها یک تصویر رادیوگرافی نخواهیم داشت بلکه چندین تصویر پشت سر هم در فاصله زمانی مورد نظر از مریض گرفته خواهد شد.
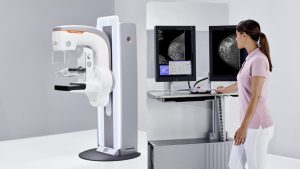
ماموگرافی
در این روش نیز از اشعه X با دوز پایین استفاده میشود. مثل سایر روشهای تصویر برداری با اشعه X، دستگاه ماموگرافی، از تیوب اشعه X و آشکارساز (فیلمهای همراه با صفحات تشدیدکننده) و در بینشان از صفحه کنترل عوامل تابش، تشکیل شدهاست. در ضمن، از کمپرسور نیز برای فشرده کردن عضو، استفاده میشود، تا همه قسمتها با ضخامت مشابهی بوده و به اندازه کافی تابش ببینند تا از تمام بخشها تصویر گرفته شود.
مسئله مهمی که دربارهٔ لامپ تولیدکننده اشعه X وجود دارد، شکل خاص پستانها و از طرفی تفاوت ضخامت بافت میباشد، بهطوریکه قسمت نوک پستان هم نازکتر است و هر چه به قفسه سینه نزدک تر شویم، بافت ضخیمتر میباشد. در نتیجه شدت اشعه X تولیدی توسط لامپ در قسمت ضخیم باید بیشتر باشد تا در نهایت به صورت یکنواختی این عضو بدن را جاروب کرده باشد. همچنین در لامپهای پرتو X دستگاه ماموگرافی،انتخاب صافی مناسب، به منظور حذف پرتوهای کم انرژی بی فایده، و کاهش دوز جذبی اشعه X، نکتهای حائز اهمیت میباشد.
آنژیوگرافی
آنژیوگرافی در اصطلاح به رادیوگرافی از عروق با استفاده از ماده حاجب اطلاق میشود، ولی در عمل گستره وسیع تری دارد. امروزه سالیانه بیشتر از ۶۲ میلیون نفر از این روش در آمریکا، استفاده میکنند.
در این تکنیک ماده حاجب مناسبی به داخل شریان یا ورید تزریق میشود، تا کنتراست کافی برای تصویربرداری به وجود آید. تزریق ماده حاجب توسط وسایل و تکنیکهای خاصی صورت میگیرد. ماده حاجب اغلب از طریق کتادر یا سوند مناسب، به این طریق وارد میشود که سوند داخل ورید یا شریان شده و تا ناحیه مورد بررسی پیش میرود و سپس تزریق انجام میشود.
تزریقهای دستی بیش از اندازه کند است و حجم ماده حاجب وارده کم میباشد. با بهبود وسایل آنژیوگرافی و لزوم وارد کردن حجم زیادی از ماده حاجب در مدت زمان کوتاه، تزریقکنندههای اتوماتیک ابداع شدند. این دستگاهها قادر به تنظیم و کنترل فاکتورهایی نظیر میزان فلو، حجم تزریق، زمان تأخیر و فشار تزریق میباشد. قابلیتهای زیاد و چشمگیری که در این نوع تزریقکنندهها وجود دارد، بسیاری از مسائل آنژیوگرافی نظیر بهکارگیری فشار بیش از اندازه یا خیلی سریع ماده حاجب، تزریق ناهماهنگ ماده کنتراست با ضربان قلب و تزریق اتفاقی هوا به بیمار را حل نمودهاست. تزریقکنندهها شامل دستگاه الکتروکاردیوگراف نیز میباشند تا به پزشک اجازه دهد، ماده حاجب هماهنگ با ضربان قلب تزریق شود.
انژکتور وسیله ایست که توانایی تزریق حاجب را بهطور اتوماتیک، دارد. در این دستگاه سرنگ تزریق، بر روی شفت یک موتور الکتریکی قرار گرفتهاست. همچنین مداری برای کنترل دارد، که سرعت تزریق دارو و سرعت تزریق (نرخ تزریق) را مشخص میکند. در ابتدا شریانی که مد نظر است، توسط کاتتر انتخاب شده و کاتتر توسط واسط، به انژکتور متصل میشود. از طرفی دارو به داخل سرنگ انژکتور کشیده شده، کافیست کلید شروع فشار داده شود.
امروزه آنژیوگرافرها علاوه بر موارد تشخیصی، به انجام آنژیوگرافی برای مقاصد درمانی نیز مبادرت میکنند. رادیولوژیستها میتوانند به وسیله سوند زدن فلورسکوپیک به تزریق داروهایی جهت قطع خونریزی بپردازند. کاربردهای دیگر آنژیوگرافی عبارت از تزریق داروهای شیمی درمانی به مناطق نئوپلازی، قرار دادن سوزنها و وسایل خاص در اندامها جهت نمونه برداری، و قرار دادن فیلتر در بزرگ سیاهرگ زیرین برای جلوگیری از انعقاد خون میباشد.
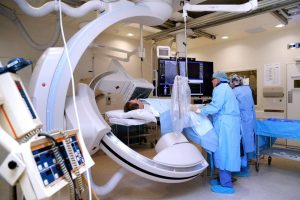
مقطع نگاری کامپیوتری (CT)
این روش تلفیق استفاده از توموگرافی معمولی (مقطع نگاری) با پردازشهای کامپیوتری میباشد. در این روش نیز از اشعه X استفاده میشود. البته دوز مورد استفاده در این روش بسیار بالاست و تفاوتهای ساختاری ای مثل استفاده از حرکت لامپ تولیدکننده اشعه X یا حرکت آشکارساز، همچنین گاهی آشکارسازهای حلقوی دور بیمار و …، با رادیو گرافی معمولی، دارد.
ولی تصاویری از سطح مقطعهای مختلف، در عمق دلخواه از اعضای بدن را، میدهد. در رادیوگرافی معمولی اطلاعات مربوط به عمق از دست میرفت. از طرفی نمیتوانست بین نسوج نرم تمایز ایجاد کند. طبعاً اطلاعات کمی مربوط به چگالی بافتها را نیز، در اختیارمان نمیگذاشت. در مقطع نگاری معمولی مشکل اول، یعنی تصویربرداری از یک مقطع دلخواه حل شد، ولی مقطع نگاری کامپیوتری دو مشکل دیگر رادیوگرافی معمولی را نیز حل کرد؛ یعنی حساسیت مورد نیاز برای تمایز بین نسوج نرم را دارا میباشد، همچنین اطلاعات کمی دربارهٔ میزان تضعیف (ناشی از عبور اشعه از نسوج) را نیز میدهد. البته در این روش قدرت تفکیک بهبود نیافته و تنها بخشهای ناخواسته، تارتر میشوند.
در حال حاضر سالیانه بیشتر از ۶۲ میلیون از این روش در آمریکا، استفاده میکنند و بر اساس تخمین یکی از نشریههای معتبر آمریکایی ۲٪ سرطانها (نوع بدخیم) ناشی از دوز بالای استفاده شده در این روش است. تلفیق دو روش PET و CT که تحت عنوان PET/CT شناخته شدهاست، روش جدیدی ست که در آن اطلاعات مربوط به آناتومی (حاصل از CT) با اطلاعات متابولیکی که مربوط به عملکرد و اجزا میباشند (آنچه که PETدر اختیارمان میگذارد) تلفیق شده و روشی مطلوب بهخصوص در مطالعه تومورها میباشد. نکته حائز اهمیت، عدم ضرورت استفاده از دوز بالای CT در این روش است. این روش ۸۵٪ در مطالعه تومورها (تشخیص سلولهای بدخیم از خوشخیم، مشاهده دقیق روند پیشروی سلولهای سرطانی و بررسی پاسخ به درمان و رادیوتراپی)، ۱۰٪ در نورولوژی ،۵٪ در مطالعات قلب، استفاده میشود.
روشهای پرتوی غیر یونیزهکننده: در این روش بر خلاف تصویربرداری با اشعه X و تصویربرداری هستهای، از پرتوهای پر انرژی استفاده نمیشود.
ام آر آی
با استفاده از پویشگر ام.آر. آی امکان عکس گرفتن از تقریباً همه بافتهای بدن وجود دارد. بافتی که کمترین اتمهای هیدروژن را دارد (مثل استخوانها) در تصویر تیره میشود، در حالی که بافتهای دارای اتمهای هیدروژن زیاد (مانند بافت چربی) روشنتر دیده میشوند. با تغییر زمان پالسهای امواج رادیویی امکان کسب اطلاعاتی دربارهٔ بافتهای مختلف موجود وجود دارد.
همچنین یک اسکن ام.آر. آی قادر است تصاویر واضحی را از بخشهایی از بدن که به وسیله بافت استخوانی احاطه شدهاند فراهم سازد بنابراین تکنیک فوق برای بررسی مغز و طناب نخاعی نیز مفید است. به دلیل آن که اسکن ام.آر. آی تصاویر بسیار مشروح و مفصلی را ارائه میدهد، بهترین تکنیک برای یافتن تومورها (اعم از خوشخیم و بدخیم) در مغز میباشد. در صورت وجود تومور از اسکن برای تشخیص گسترش احتمالی آن به بافتهای اطراف مغز استفاده میشود.
این تکنیک به ما امکان میدهد جزئیات دیگر در مغز را نیز بررسی کنیم. برای مثال مشاهده رشتههای بافت غیرنرمال که در صورت ابتلا بهام. اس روی میدهد را ممکن میسازد و نیز تغییرات رخ داده در هنگام خونریزی مغزی را نشان میدهد. همچنین تشخیص این که آیا بافت مغز پس از سکته مغزی دچار کمبود اکسیژن شدهاست را میسر میسازد. اسکن ام.آر. آی قادر به نشان دادن قلب و عروق خونی بزرگ در بافت اطراف آن است لذا تشخیص نواقص مادرزادی قلب و تغییرات در ضخامت عضلات اطراف آن پس از یک حمله قلبی را ممکن میسازد. تفاوت ام.آر. آی و سی تی اسکن در این است که با ام.آر. آی تصویربرداری از تقریباً هر زاویهای امکان دارد، در حالی که سی تی بهطور افقی عکس میگیرد. هیچ اشعه یونیزان (اشعه ایکس) در ایجاد تصویر ام.آر. آی دخالت ندارد. اسکنهای ام.آر. آی بهطور کلی مفصل تر و مشروح تر هستند. تفاوت بین بافت نرمال و غیرنرمال در اسکن ام.آر. آی نسبت به سی تی اسکن واضح تر است.
تاکنون هیچ خطر یا اثرات جانبی برای تکنیک ام.آر. آی شناخته نشدهاست. این آزمایش دردناک نیست و اصلاً احساس نمیشود. از آنجا که در آن از اشعه استفاده نمیشود بدون مشکل قابل تکرار است. تنها مورد ذکر شده صدمه احتمالی برای جنین در ۱۲ هفته اول بارداری مادر است لذا در این مدت ام.آر. آی برای زنان باردار انجام نمیشود. همچنین کارکنان باردار نیز باید در هنگام انجام عمل اسکن، یعنی وقتی که میدانهای الکترومغناطیسی متغیر با زمان ایجاد میشوند (لحظه روشن شدن کویلها) اتاق اسکن را ترک کنند. تنها ناراحتی بیمار از این است که در یک محفظه سیلندری شکل قرار میگیرد و برای افرادی که دچار تنگناترسی (هراس از جاهای بسته و تنگ) هستند چندان خوشایند نیست. همچنین دستگاهام. آر. آی معمولاً صداهای نسبتاً بلند و ناراحتکنندهای را ایجاد میکند. در ضمن از آنجا که بدن در میدان مغناطیسی قوی قرار میگیرد، لازم است از همراه داشتن هرگونه جواهرات، شیئ فلزی، پوشیدن لباسهایی با تکمههای فلزی اجتناب شود بنابراین در صورتی که هرگونه شیء فلزی مانند بستهای جراحی، سمعک و غیره همراه بیمار است باید مسوول دستگاه را از آن آگاه سازد.
در تصویر برداری با این روش، اتمهایی مورد نیاز هستند که هم از نظر مغناطیسی فعال باشند (یعنی دارای ویژگیهای اسپینی و ممان مغناطیسی بزرگ باشند تا بتوانیم هستهشان را مثل یک آهنربای کوچک با قطب N و S در نظر بگیریم) و هم به مقدار لازم در اعضای بدن موجود باشد. هسته اتم هیدروژن علاوه بر اینکه از نظر مغناطیسی فعال میباشد، در مولکولهای چربی و نیز در مولکولهای آب (که ۳/۲ وزن بدن را تشکیل میدهد) موجودست. دستگاه MRI از ۳ نوع مغناطیسکننده ساخته شدهاست. مغناطیسکننده دائم (که یکنواخت و ثابت است)، میدان مغناطیسی قوی ای ایجاد کرده و هستههای هیدروژن را همسو میکند. هرچقدر این میدان قوی تر باشد، تصاویر نهایی SNR بالاتری خواهند داشت. البته به تبع قوی بودن آن، احتمال آسیب به بدن انسان نیز بالاتر میرود. فرکانس تشدید مربوط به هیدروژن در محدوده RF از طیف مغناطیسی، واقع شدهاست. در نتیجه سیستم فرستنده و گیرنده امواج RF (رادیویی) در بدنه لولهای شکل دستگاه MRI قرار گرفتهاست (البته میتوان برای افزایش کیفیت تصاویر از کویلهای سطحی که دور تا دور ناحیه مورد تصویر برداری از بدن را میپوشانند، استفاده کرد. به بیان علمی تر اکنون میدان مغناطیسی متغیر بازمانی (که فرکانس تغییراتش RF میباشد) توسط کویل عمود بر میدان یکنواخت ثابت اولیه، به هستههای یکسو شده هیدروژن اعمال میشود. این اتمها از راستای اولیه منحرف شده (به بیان دیگر با گرفتن انرژی از امواج رادیویی برانگیخته میشوند و به حالت انرژی بالاتری میروند) با قطع موقت میدان ثانویه، این آهنرباهای کوچک (هستههای هیدروژن) به حالت اولیهشان بازمیگردند. در لحظه بازگشت، امواجی با فرکانس رادیویی یعنی RF تشعشع میکنند که توسط همان کویلها، دریافت میشوند. امواج دریافت شده به جریان الکتریسیته تبدیل و به رایانه داده میشوند و رایانه با استفاده از عملیات پردازشی و تبدیل فوریه و … تصویر تهیه میکند. روی هم رفته از سه میدان الکترومغناطیسی استفاده میشود: میدان مغناطیسی بسیار قوی و ایستا که میدان استاتیک نام دارد، میدان مغناطیسی ضعیف تر متغیر با زمان (در مجموع ۱ کیلو هرتز) برای کدگذاری فضایی، که میدان گرادیان نام دارد و میدان مغناطیسی ضعیف با فرکانس رادیویی (RF) برای دستکاری در هسته هیدروژن برای تولید سیگنالهای قابل اندازهگیری، که کویلهای RF نام دارد.
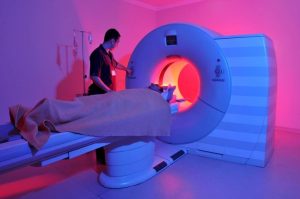
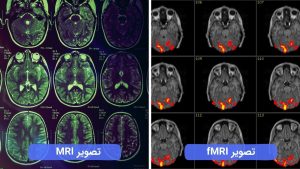
روش fMRI
تصویرسازی تشدید مغناطیسی کارکردی (fMRI) یک نوع روش اندازهگیری فعالیت مغزی توسط شناسایی تغییرات مربوط به جریان خون است. انواع ابتدایی fMRI از کنتراست وابسته به سطح اکسیژن خون (BOLD) که توسط Ogawa شناسایی و معرفی شد، استفاده میکرد. این نوع تصویربرداری نوعی اسکن تخصصی از مغز و بدن است که برای نگاشت فعالیتهای عصبی مغز و نخاع انسانها و حیوانات از طریق تصویربرداری از تغییرات جریان خون (پاسخ همودینامیک) که وابسته به مصرف انرژی توسط سلولهای مغزی است، صورت میگیرد. از اوایل دهه ۱۹۹۰، این روش تصویربرداری کارکردی به روش متعارفی برای تحقیقات علمی شناخته شد، زیرا برای انجام آن نیازی نبود که افراد تحت عمل جراحی قرار گیرند، یا به مادهای تزریق شود یا تحت تأثیر تابش اشعهها قرار بگیرند.’
روشهای نوری
واژه نور در علوم مهندسی معمولاً برای طیف مرئی، مادون قرمز و فرابنفش استفاده میشود. به دلیل اینکه نور جزو امواج الکترومغناطیسی است، در تصویر برداری رفتاری مشابه با سایر امواج الکترومغناطیسی (مثل X-Ray , MicroWave,…) از خود نشان میدهد. گسیلکنندههای طیف نزدیک مادون قرمز و همچنین لیزر از پرکاربردترین منابع در این روش تصویربرداری هستند.
تئوری کلی تصویربرداری نوری مبتنی بر جذب فوتونهای نوری توسط عناصر موجود در بدن انسان است، که این خود تولید رزولوشن میکند. از جذبکنندههای نوری مهم در بدن انسان، میتوان به هموگلوبین اکسیژن دار(Oxyhemoglobin) و هموگلوبین بدون اکسیژن(Deoxygenated hemoglobin) اشاره کرد. در بدن هرجا که خون وجود داشته باشد، این دو نیز وجود دارند. در هر عضو بدن انسان، نسبت غلظت هموگلوبین اکسیژن دار و هموگلوبین بدون اکسیژن نشان دهنده میزان متابولیسم است چون در در واکنشهای متابولیسمی اکسیژن مهمترین نقش را ایفا میکند.
میزان جذب نور در هموگلوبین اکسیژن دار و هموگلوبین بدون اکسیژن متفاوت است که این اساس تصویربرداری عملکردی مبتنی بر طیف نوری است. بیشترین جذب نور برای هموگلوبین اکسیژن دار در طول موج ۷۵۰ نانومتر و برای هموگلوبین بدون اکسیژن در طول موج ۸۵۰ نانومتری رخ میدهد.
طبق نمودار طیف الکترومغناطیسی این دو طول موج در محدوده طیف نزدیک مادون قرمز است که تصویربرداری عملکردی با طیفسنجی نزدیک مادون قرمز (Functional Nearinfrared Spectroscopy) نامیده میشود.
روش OCT
مقطع نگاری همدوسی نوری (Optical Coherence Tomography) یا OCT نوعی روش مقطع نگاری در پزشکی است که تصاویری سه بعدی با رزولوشن در حد میکرومتر از واسط پراکندهکننده نور (به عنوان مثال بافت بیولوژیکی) بدست میآورد و اصول کار آن بر اساس تداخل سنجی نوری استوار میباشد. تصویر برداری با این روش مشابه با روش تصویر برداری اولتراسوند B مود میباشد که به جای امواج صوتی از نور استفاده میشود.
اولتراسوند
روشی است که از خواص بافتها در واکنش با امواج فراصوتی تصویر میدهد. در این روش صوت با سرعت زیاد از یک مبدّل به درون بدن فرستاده میشود و تفاوت مقاومت صوتی بافتهای مختلف (از جمله بافتهای بیمار در مقایسه با بافتهای طبیعی) اساس آن را تشکیل میدهد.
سونوگرافی (اولتراسونو یا ماوراصوت) برای تشخیص کیستها، ساختمانهای پر از مایع (مثل مثانه و دستگاه صفراوی) و نشان دادن جنین در کیسه آمنیونی مناسب است. افزون بر این از سونوگرافی برای نشان دادن ساختمانهای توپری که دارای مقاومت صوتی متفاوت از بافتهای طبیعی اطراف هستند (مثل متاستازها) استفاده میشود. در عوض چون هوا، استخوان و تمام موارد کلسیفیه امواج ماورای صوت را جذب میکنند، در نتیجه این امواج نقش کمی در تشخیص بیماریهای ریوی یا استخوانی دارند.
نوعی از سونوگرافی موسوم به سونوگرافی داپلر، برای تصویربرداری خون جاری در قلب و عروق استفاده میشود. در مامایی نیز از سونوگرافی داپلر جهت گوش دادن به صدای قلب جنین استفاده میشود. سونوگرافی داپلر همچنین برای تشخیص ترومبوز وریدی به ویژه در اندامهای تحتانی، تنگی و انسداد شریانی به ویژه در شریان کاروتید استفاده میشود.
روشهای هستهای
اسپکت
مقطع نگاری کامپوتری تشعشع تک فوتونی در سال ۱۹۷۷ معرفی شد. کیفیت تصاویر این روش نسبت به روش تصویرگری هستهای معمولی به وسیلهٔ دوربین ثابت، بسیار بهتر است. اسکن اسپکت یا اسکن توموگرافی با انتشار فوتون، یک آزمایش تصویربرداری است که نشان میدهد جریان خون در بافتها و اندامها چگونه است. این ممکن است برای کمک به تشخیص تشنج، سکته مغزی، شکستگی ضربه ای، عفونت و تومورهای ستون فقرات باشد. این روش مشابه تصویربرداری CT میباشد (به بیان دیگر مقطع نگاری در پزشکی هستهای میباشد) با این تفاوت که از تابش اشعههای گاما استفاده میشود. پرتودارو (یا همان tracer) از طریق تزریق یا تنفس یا … وارد جریان خون میشود. پرتودارو متشکل از دو بخش میباشد: دارویی که با ایزوتوپ رادیواکتیو برچسبگذاری شدهاست. ایزوتوپ رادیو اکتیو در بدن متلاشی شده منجر به تولید اشعههای گاما میشود. برخلاف تصویربرداری معمولی صفحهای که در پزشکی هستهای استفاده میشود، این روش تصاویر ۳ بعدی میدهد. کاربرد عمدهٔ این روش (که تصاویر ۳ بعدی از فعالیتهای متابولیکی داخل بدن، میدهد)، تصویربرداری از تومور، استخوانهای بدن، تیروئید و همچنین مطالعات مربوط به رشد و سرایت بیماری، میباشد.
پت اسکن
مقطع نگاری به کمک تشعشع پوزیترون است. در این روش سیستم از تعداد زیادی آشکارساز جرقهای، که بیمار را احاطه کردهاند، ساخته شدهاست. از طرفی میدانیم که به دنبال نابودی یک پوزیترون و یک الکترون، دو فوتون با انرژی ۵۱۱ کیلو الکترون ولت، در دو راستای مخالف، صادر میشوند. در روش مقطع نگاری به کمک تشعشع پوزیترون، اطلاعات نقش شده لازم برای بازسازی تصویر، بر اساس کشف همزمان دو فوتون مذکور، روی آشکارساز، بدست میآیند.
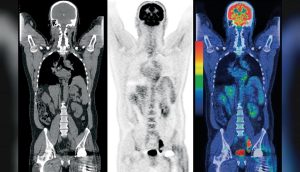
مزیت عمده این روش تصویربرداری، گرفتن تصویر از عملکرد(function) و فیزیولوژی میباشد. در این روش ابتدا ماده پرتودارو، به وسیلهٔ تزریق یا تنفس وارد بدن میشود. بعد از مدت زمان کمی که بر حسب نوع پرتو داروی استفاده شده، متفاوت میباشد، پرتوداروی استفاده شده، در عضو هدف تجمع پیدا میکند (نوع پرتو دارو را بر این اساس انتخاب میکنیم که، عملکرد کدام عضو، مدنظر ماست) پرتودارو، شامل رادیونوکلوئید (تابشکننده پوزیترون) است که به وسیلهٔ یک حامل وارد بدن میشود. بعد از تجمع رادیو ایزوتوپ در ناحیه هدف، رادیو ایزوتوپ تجزیه شده و ذرات پوزیترون تابش میکند. پوزیترونها با الکترون ترکیب شده، پدیده نابودی، رخ میدهد. در این رخداد، دو فوتون گاما با زاویه ۱۸۰ درجه، تابش میشوند. هر فوتون ۵۱۱ کیلوالکترون ولت انرژی دارد. در صورتی که در دو آشکارساز مقابل هم، دو فوتون به صورت همزمان یا اختلاف زمانی در حد چند نانوثانیه، ثبت شوند، به اصطلاح رایج، یک «رخداد صحیح» به وجود آمدهاست. این دو ثبت که در مقابل هم واقع شدهاند، تشکیل یک خط میدهند (line of response). مجموعه این رخدادها، در آشکارساز، توزیع پرتودارو را نشان میدهند. در نتیجه ناحیه دقیق تجمع و مصرف پرتو دارو، اطلاعات فیزیولوژیکی از عضو مورد نظر را میدهد. برای نمونه اگر هدف مطالعه مغز باشد، از پرتوداروی حاوی گلوکز (که در فعالیتهای مغزی مصرف میشود) استفاده میکنند و توسط تصویر گرفته شده، ناحیههای فعال در مغز، در طی فعالیتی خاص مثل گوش دادن به موسیقی مورد مطالعه، مشخص میشوند.
دیگر روشهای پزشکی هستهای
- اسکن استخوان: تزریق موادی پرتوزا، تجمع آن در مغز استخوان، و تصویربرداری و تشخیص آن توسط یکی از روشهای تصویربرداری (تصویر زیر را ببینید). تومورها را لذا میتوان با جذب نسبی بیشتر ماده رادیواکتیو مشاهده کرد و تمیز داد.
- اسکن مغزی: تزریق موادی پرتوزا، عبور آن از سد خونی مغز، تجمع آن در آسیبدیدگیهای مغزی (مثل تومورها)، و تصویربرداری و تشخیص آن توسط یکی از روشهای تصویربرداری.
- اسکن گالیم
- اسکن موگا
- اسکنهای ریوی
- اسکن سستامیبی تکنیتیوم-۹۹ام
- سینتیگرافی تالیم-۲۰۱
- اسکن تیروئید
رایج ترین روشهای تصویربرداری که به کار میروند عبارتند از:
- سی تی اسکن
- ام آر آی
- سونوگرافی
- رادیوگرافی با اشعه ایکس
 سـرویس هـای اختصــاصی و VIP
سـرویس هـای اختصــاصی و VIP

















